La DMLA, qu’est ce que c’est ?
Dégénérescence Maculaire Liée à l’Age
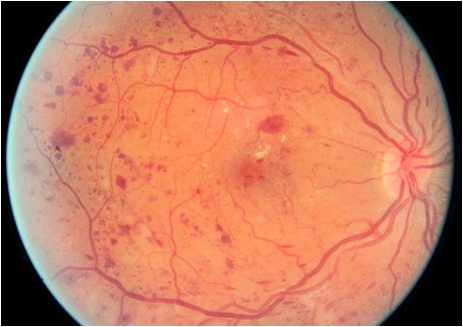
Il s’agit d’une pathologie dégénérative de la macula, qui survient après 55 ans. La macula est la région centrale de la rétine, elle représente à elle seule 90% de la concentration rétinienne en photorécepteurs (cônes et bâtonnets). Il s’agit donc d’une zone noble. Son atteinte entraîne de lourdes altérations de la vision centrale.
La DMLA peut être de deux formes :
– Atrophique ou « sèche »
Il s’agit d’une altération du tissu rétinien liée à l’âge. Il est important d’éviter les facteurs de risques : tabac/rayons UV et de supplémenter par des compléments alimentaires antioxydants, une surveillance régulière est requise afin de constater l’évolutivité et de dépister le risque de transformation vers une forme exsudative (dans 20% des cas).
– Exsudative ou « humide »
Il s’agit d’une néovascularisation de la rétine. Un petit vaisseau pénètre la rétine et dégrade le tissu rétinien. Il s’agit d’une urgence, le traitement est très efficace, il repose sur des injections intravitréennes d’antivegf (ranibizumab, aflibercept, brolucizumab).
Quels sont les symptômes ?

Une consultation en urgence est requise devant l’apparition de ces symptômes.
Existe-t-il un stade précurseur ?
Oui le dépistage de la DMLA est important après 50 ans , un fond d’œil doit être réalisé afin de rechercher des signes de Maculopathie Liée à l’Age (MLA) :
-Drusens
-Alterations de l’épithélium pigmentaire
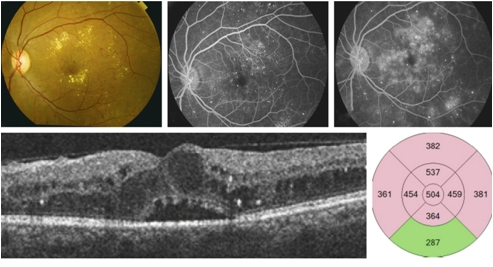
Quels examens sont réalisés ?
Comment se déroulent les injections ?
Elles ne sont pas douloureuses.
Il n’est pas nécessaire d’être à jeun.
Réalisées en salle blanche dédiée, une préparation avec mesures d’hygiène et anesthésie par collyre est réalisée avant l’injection.
Puis en position allongée sur un fauteuil, une détersion à la Bétadine oculaire est réalisée par le chirurgien puis l’injection ne dure que quelques secondes.
Des collyres antibiotiques ou antiseptiques sont prescrits et doivent être poursuivis après l’injection.

Quelle est la durée du traitement ?
La phase d’induction comprends 3 injections mensuelles, suite à cela le Dr MARTIANO réévalue le profil évolutif de la pathologie et établit un protocole de traitement personnalisé.
L’objectif est d’espacer au maximum les injections en définissant l’intervalle de récidive, afin de permettre à la rétine de rester sèche le plus longtemps possible.
Le rythme et la durée du traitement seront donc très différentes d’un patient à l’autre selon la forme présentée.
Suivi à domicile – Télémédecine
Le Dr MARTIANO et son équipe ont mis en place un dispositif de suivi à distance de l’évolution de vos symptômes grâce à l’application Odysight de TILAK©
Demandez au médecin de vous y inscrire. Nous recevons des alertes et convoquons les patients qui présentent des récidives parfois avant même que la gène se fasse ressentir.

La Rétinopathie Diabétique (RD), qu’est ce que c’est ?
Le diabète est une maladie cécitante, lorsque le taux de glycémie ne parvient pas à être équilibré.
La micro angiopathie induite entraine une ischémie rétinienne et le développement de néo vaisseaux rétiniens constituant la RD.
Elle est évolutive sur trois stades et peut se compliquer de néo vascularisation, on parle alors de rétinopathie proliférative, dont le traitement est urgent.
Le traitement de la RD repose sur le respect des règles hygiéno-diététiques, l’équilibre de la glycémie en collaboration avec le médecin traitant ou l’endocrinologue.
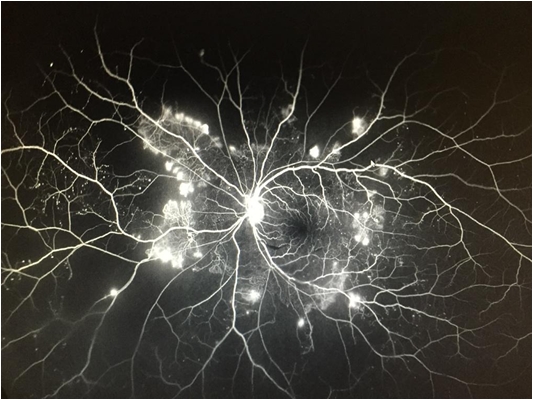
Dans certains cas il faut réaliser une pan photo coagulation au laser, guidée par l’angiographie rétinienne et/ou des injections intravitréennes.
Le succès du traitement est conditionné par l’équilibre des facteurs glycémiques et cardiovasculaires.
L’oedème maculaire diabétique (OMD), qu’est ce que c’est ?
En association avec la rétinopathie diabétique ou bien de façon isolée, la macula peut être le siège d’une inflammation secondaire au diabète, on parle d’OMD.
Cet œdème entraine une importante baisse d’acuité visuelle.
Le traitement de l’OMD repose sur le respect des règles hygiéno-diététiques, l’équilibre de la glycémie en collaboration avec le médecin traitant ou l’endocrinologue.
Dans certains cas il faut réaliser des injections intravitréennes, soit d’antivegf (Lucentis, Eyelea), soit de corticoïdes (Ozurdex, Iluvien).
Le succès du traitement est conditionné par l’équilibre des facteurs glycémiques et cardiovasculaires.
La RD, quels sont les symptômes ?
Il existe des formes asymptomatiques, il s’agit des formes minimes à modérée de RD. Ou bien de légers œdèmes maculaires, n’entravant pas encore la vision.
L’importance du dépistage est essentielle : « tout diabétique doit réaliser une fond d’œil une fois par an minimum »
Lorsque la maladie est établie les symptômes peuvent êtres :
-Baisse d’acuité visuelle légère à totale
-Déformation des lignes (métamorphopsies)
-Perte de sensibilité aux faibles contrastes
-Myodesopsies (mouches dans le champ de vision)
Vision voilée
Existe-t-il un stade précurseur ?
Oui , d’où l’importance du dépistage par fond d’œil :
« tout diabétique doit réaliser une fond d’œil une fois par an minimum »
Plus le diabète est ancien et plus le risque est grand.
Tout diabète déséquilibré est un risque supplémentaire.
En cas de grossesse, ou de perturbation hormonale, le diabète peut aussi se déséquilibrer et une rétinopathie apparaître.
Quels examens sont réalisés ?
Comment se déroulent les injections ?
Elles ne sont pas douloureuses.
Il n’est pas nécessaire d’être à jeun.
Réalisées en salle blanche dédiée, une préparation avec mesures d’hygiène et anesthésie par collyre est réalisée avant l’injection.
Puis en position allongée sur un fauteuil, une détersion à la Bétadine oculaire est réalisée par le chirurgien puis l’injection ne dure que quelques secondes.
Des collyres antibiotiques ou antiseptiques sont prescrits et doivent être poursuivis après l’injection.
Comment se déroulent les séances de laser sur la rétine ?
Elles ne sont pas douloureuses.
Il n’est pas nécessaire d’être à jeun.
Un collyre mydriatique est instillé afin de dilater la pupille pour accéder au fond d’œil.
Vous êtes assis face à la lampe et un verre contact est posé sur l’œil après anesthésie locale de celui-ci par collyre.
La séance ne dure que quelques minutes.
Après le laser, vous êtes d’abord éblouis puis la vision revient totalement après quelques instants.
Aucun traitement n’est requis jusqu’au prochain rendez vous.

Quelle est la durée du traitement ?
La phase d’induction comprends 5 injections mensuelles, suite à cela le Dr MARTIANO réévalue le profil évolutif de la pathologie et établit un protocole de traitement personnalisé.
L’objectif est d’espacer au maximum les injections en définissant l’intervalle de récidive, afin de permettre à la rétine de rester sèche le plus longtemps possible.
Le rythme et la durée du traitement seront donc très différentes d’un patient à l’autre selon la forme présentée et le type de traitement proposé : antivegf / corticoïdes / laser.
Suivi à domicile – Télémédecine
Le Dr MARTIANO et son équipe ont mis en place un dispositif de suivi à distance de l’évolution de vos symptômes grâce à l’application Odysight de TILAK©
Demandez au médecin de vous y inscrire. Nous recevons des alertes et convoquons les patients qui présentent des récidives parfois avant même que la gène se fasse ressentir.

Les occlusions veineuses rétiniennes (OVR), qu’est ce que c’est ?
La veine centrale de la rétine ou l’une de ses branches peut être le siège d’une occlusion. Le plus souvent il s’agit d’embols athéromateux envoyés par la circulation générale jusqu’aux veines rétiniennes.
Les principaux facteurs de risques sont donc cardiovasculaires : hypertension artérielle, troubles du rythme cardiaque. Ainsi que local : hypertonie oculaire ou glaucome.
La rétine d’aval n’est donc plus capable d’assurer un retour veineux , il s’en suit des troubles circulatoires (ischémie) et dans certains cas un œdème maculaire inflammatoire.
Après réalisation d’un bilan complet, le médecin proposera un traitement autour de deux axes :
-Équilibre des facteurs de risques cardiovasculaires ou locaux
-Traitement rétinien (laser , injections intravitréennes antivegf/corticoïdes)

Quels sont les symptômes ?
Il existe des formes asymptomatiques.
Les symptômes dépendent du type d’atteinte : branche, totale.
Lorsque la maladie est établie les symptômes peuvent êtres :
-Amputation du champ visuel
-Baisse d’acuité visuelle
-Déformation des lignes (métamorphopsies)
-Perte de sensibilité aux faibles contrastes
-Myodesopsies (mouches dans le champ de vision)
-Vision voilée
Quels examens sont réalisés ?
– Une rétinophotographie
– Un OCT maculaire
– Une angiographie ou OCT-Angiographie selon les cas

Comment se déroulent les injections ?
Elles ne sont pas douloureuses.
Il n’est pas nécessaire d’être à jeun.
Réalisées en salle blanche dédiée, une préparation avec mesures d’hygiène et anesthésie par collyre est réalisée avant l’injection.
Puis en position allongée sur un fauteuil, une détersion à la Bétadine oculaire est réalisée par le chirurgien puis l’injection ne dure que quelques secondes.
Des collyres antibiotiques ou antiseptiques sont prescrits et doivent être poursuivis après l’injection.

Comment se déroulent les séances de laser sur la rétine ?
Elles ne sont pas douloureuses.
Il n’est pas nécessaire d’être à jeun.
Un collyre mydriatique est instillé afin de dilater la pupille pour accéder au fond d’œil.
Vous êtes assis face à la lampe et un verre contact est posé sur l’œil après anesthésie locale de celui-ci par collyre.
La séance ne dure que quelques minutes.
Après le laser, vous êtes d’abord éblouis puis la vision revient totalement après quelques instants.
Aucun traitement n’est requis jusqu’au prochain rendez vous.

Quelle est la durée du traitement ?
En cas d’oedeme maculaire , la phase d’induction par IVT comprends 5 injections mensuelles, suite à cela le Dr MARTIANO réévalue le profil évolutif de la pathologie et établit un protocole de traitement personnalisé.
L’objectif est d’espacer au maximum les injections en définissant l’intervalle de récidive, afin de permettre à la rétine de rester sèche le plus longtemps possible.
Le rythme et la durée du traitement seront donc très différentes d’un patient à l’autre selon la forme présentée et le type de traitement proposé : antivegf / corticoïdes / laser.
Un suivi régulier par angiographie est réalisé, ainsi qu’un monitoring de la pression intraoculaire afin de dépister une évolution vers un glaucome néovasculaire.
Suivi à domicile – Télémédecine
Le Dr MARTIANO et son équipe ont mis en place un dispositif de suivi à distance de l’évolution de vos symptômes grâce à l’application Odysight de TILAK©
Demandez au médecin de vous y inscrire. Nous recevons des alertes et convoquons les patients qui présentent des récidives parfois avant même que la gène se fasse ressentir.

Autres causes d’œdème maculaire (OM)
L’œdème maculaire est une complication rétinienne inflammatoire, il peut donc être d’origine diverses :
-Postopératoire (syndrome d’Irvine Gass)
-Post uvéitique
-Maladie de systèmes
-Iatrogène
-Infectieux
–
Le traitement repose sur la guérison de la cause et parfois sur l’injection intravitréennes de corticoïdes ou antivegf.
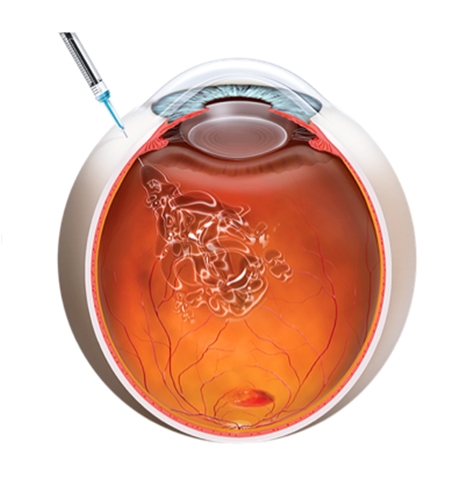
Les injections intravitréennes (IVT), quel est le principe ?
Elles permettent à moindre risque de délivrer le traitement in situ : directement dans la cavité vitréenne au plus proche de la problématique rétinienne.
Quelles drogues sont injectées ?
• Les antivegf :
Lucentis©, Eyelea©, Beovu©, Avastin©
Apparues dans les années 2000, ils ont révolutionné le traitement de nombreuses pathologies rétiniennes cécitantes. Son pouvoir anti angiogénique est exceptionnel. Ainsi il permet de faire régresser les néovaisseaux présents dans la DMLA et le diabéte. Mais ont également une action anti inflammatoire.
• Les corticoïdes :
Ozurdex©, Iluvien©
Souvent sous forme à libération prolongée , ils permettent de relarguer des anti inflammatoires in situ durant plusieurs mois, voir années. Un monitoring de la pression intraoculaire doit être réalisé régulièrement car c’est un effet secondaire fréquent.
Comment se déroulent les injections ?
Elles ne sont pas douloureuses.
Il n’est pas nécessaire d’être à jeun.
Réalisées en salle blanche dédiée, une préparation avec mesures d’hygiène et anesthésie par collyre est réalisée avant l’injection.
Puis en position allongée sur un fauteuil, une détersion à la Bétadine oculaire est réalisée par le chirurgien puis l’injection ne dure que quelques secondes.
Des collyres antibiotiques ou antiseptiques sont prescrits et doivent être poursuivis après l’injection.

Dans quel état est mon œil après l’injection ?
Dans la grande majorité des cas l’œil tolère très bien l’injection, vous ne ressentirez qu’une irritation à type de grains de sable ainsi qu’une discrète rougeur durant maximum 48h. Concernant la vision, elle n’est pas perturbée par l’injection et vous devriez ressentir une amélioration dans la semaine qui suit l’injection.
N’oubliez pas d’instiller les collyres prescrits en postopératoire.
En cas de vive douleur ou de forte baisse de votre acuité visuelle, une consultation est urgente.
Existe-t-il des contre indications à réaliser l’IVT ?
En cas d’infection de l’œil ou d’une autre zone du corps.
Pensez à avertir votre médecin de toute fièvre ou infection active.