Histoire de la Chirurgie de la rétine
•1852 : Ophtalmoscope de Helmholtz. On parle de déchirure de rétine pour la première fois. De Wecker 1870 puis Leber 1882 : « la déchirure serait secondaire à des tractions du vitré, puis le vitré liquéfié passerait par la déchirure et entrainerait le décollement de rétine ». Succès de l’époque : 1 patient sur 1000 sauvé.
•1919 : Jules GONIN . Confirma la théorie et premier succès chirurgical par drainage du liquide sous rétinien et cautérisation à chaud.
•1933 : Bietti : première cryo application , il décrit la possibilité d’utiliser du froid pour créer l’adhérence choriorétinienne. L’expansion brutale du gaz permet une chute brutale de la température. Avantage par rapport à la diathermie, il n’y a pas de nécrose sclérale.
•1930- 1950 : techniques de raccourcissement scléral
•1950 : concept d’indentation
•Ernst Custodis effectua la première indentation avec un matériel synthétique épiscléral. Le but de l’explant était de rapprocher la rétine de la paroi et de s’opposer à la traction du vitré. Il soulignait l’importance de porter toute l’aire de la déchirure sur l’explant. L’explant était une pièce cylindrique en polyvinyl et la rétinopexie était réalisée par diathermie de surface.
•Charles Schepens, Boston, s’intéressa aux différents explants possibles et proposa des nouveaux matériaux d’indentation. Il fut le premier a emmetre l’hypothése qu’il fallait porter l’ensemble de la déchirure et non seulement le bord postérieur afin d’indenter efficacement pour ne pas que le liquide sous rétinien contourne celle-ci.
•Harvey Lincoff 1965 et Charles Schepens, développèrent les matériaux d’indentation : Silastic, silicone alvéolé élastique … encore utilisés en 2020!



1938 : Rosengreen inventeur de la rétinopexie pneumatique et du tamponnement par gaz. Il réalisait une diathermie externe + injection d’air intravitréen et obtenait 77% de succès !
1973 : Edward Norton, développa les gaz intraoculaires expansifs (SF6, C2F6, C3F8).
1970 : La vitrectomie moderne ! Robert Machemer en fut le pionnier. Évolution majeure . Initialement par une seule voie : le vitréotome assurait la coupe, l’aspiration et l’irrigation.
En 1972 une lumière froide fut associée au vitréotome. O’Malley proposa de séparer les fonctions : la vitrectomie trois voies était née et l’endo illumination permettait de visualiser le vitré et la rétine au travers d’une lentille plan concave sous microscope opératoire.
Les instruments étaient alors de taille importante : 19 et 20 Ga.
Fin 1970 : Les échanges de fluides transforment les procédures.
1981 : Mise au point du laser endoculaire par Fleischmann permettant de coaguler la rétine.
1987 : Stanley Chang utilisa les perfluorocarbones liquides pour réappliquer la rétine
1990 : Naissance des instruments 25Ga (de Juan) d’abord d’utilisation pédiatrique
1995 : Première présentation du 23 Ga (Singh)
2002 : premier système intégré avec microcanules et trocarts
2004 : premier système intégré en 23ga (Eckardt)
2008 : première présentation du 27ga (Tano)
2012 : première chirurgie en 3D



Les membranes épirétiniennes
•Description :
La macula est la partie centrale de la rétine qui concentre 90% des photorecepteurs (essentiellement des cônes). Cette zone de 1mm de diamètre environ, assure la vision fine et précise et permet notamment la lecture.
Toute atteinte maculaire entraine une baisse d’acuité visuelle, des déformations de l’image (métamorphopsies) et une modification de la taille et de la couleur des objets.
La membrane épirétinienne est une fine pellicule qui tapisse la rétine au niveau de la zone de vision centrale (macula).
Cette membrane survient le plus souvent de façon spontanée (80% des cas) et touche environ 10% de la population après 60 ans.
Dans 20% des cas la membrane épirétinienne est secondaire à une déchirure rétinienne, un antécédent de décollement de rétine opéré, une inflammation oculaire (uvéite) ou une pathologie vasculaire rétinienne.
•Symptômes :
La membrane évolue lentement.
En se contractant elle est responsable d’un plissement de la rétine qui se traduit par une baisse d’acuité visuelle et une sensation de déformation des objets ou des lignes verticales ou horizontales.
En revanche le champ visuel périphérique est conservé et la membrane épirétinienne n’entraine pas de cécité de l’œil atteint.

•Diagnostic : La membrane épirétinienne est visible le plus souvent dès l’examen du fond d’œil. Une photographie couleur (rétinographie) est utile pour comparer les aspects pré et post opératoires.
Mais c’est la tomographie en cohérence optique (OCT) qui donne les renseignements les plus précis (étendue de la membrane, épaisseur de la rétine, état du vitré…) et permet de parfaitement suivre l’évolution post opératoire.
•Traitement : Il est chirurgical.
Une intervention peut est indiquée :
-lorsque la gêne visuelle s’aggrave, pour éviter que celle-ci ne devienne définitive.
-en cas de souffrance de la rétine.
Le corps vitré est retiré (vitrectomie) et la membrane enlevée avec une pince , un pelage de la superficie rétinienne est alors réalisé.
•Hospitalisation : L’intervention est réalisée habituellement sous anesthésie locorégionale et en secteur ambulatoire. Les patients vivant seuls ou trop éloignés de la clinique chirurgicale pourront bénéficier d’une courte hospitalisation.
•Évolution post-opératoire :Elle est habituellement indolore.
Une légère sensation de corps étranger peut être ressentie au cours des premiers jours.
Le traitement post opératoire se limite à l’instillation de collyres.
La reprise d’activité et la conduite seront possibles après une semaine environ.


•Résultats fonctionnels :
La vision s’améliore progressivement pendant plusieurs mois. Les déformations de l’image diminuent dans 80% à 90% des cas. Une amélioration de l’acuité visuelle est obtenue dans environ 75% des cas. Dans les autres cas la vision est au moins stabilisée.
Chez les patients non encore opérés de la cataracte on peut constater la survenue d’une opacification du cristallin dans l’année qui suit la vitrectomie.
Une intervention de la cataracte peut donc être nécessaire pour retrouver le bénéfice visuel obtenu après la chirurgie de la membrane.
Complications :
Elles sont rares, mais peuvent exister comme après toute chirurgie.
– Le risque infectieux : il est de 2 pour 1000 environ. L’infection peut être traitée efficacement par une injection intraoculaire d’antibiotiques mais peut parfois entrainer une perte de la fonction visuelle sévère.
– Le décollement de rétine. Il apparait dans 1 cas sur 100 environ, le plus souvent dans les trois mois suivant la chirurgie. Il nécessite une nouvelle intervention chirurgicale.
– Elévation de la pression intraoculaire ou réaction inflammatoire excessive nécessitant une adaptation du traitement local, par collyres le plus souvent.
Conclusion :
Les résultats de cette chirurgie sont bons dans la très grande majorité des cas avec une récupération fonctionnelle satisfaisante dans plus de 80% des cas.
En cas de membrane épirétinienne ancienne avec une acuité visuelle de départ basse, le résultat fonctionnel est parfois plus réservé. Chaque situation est unique.
Le Trou maculaire
•Description :
La macula est la partie centrale de la rétine.
Cette zone de 1mm de diamètre environ, assure la vision fine et précise et permet notamment la lecture.
Toute atteinte maculaire entraine une baisse d’acuité visuelle, des déformations de l’image (métamorphopsies) et une modification de la taille et de la couleur des objets.
Le trou maculaire est une perte de substance rétinienne.
Ce trou survient le plus souvent de façon spontanée après soixante ans, mais peut toucher plus rarement des patients plus jeunes notamment lors d’une myopie forte ou après un traumatisme.
•Un trou maculaire évolue selon quatre stades :
Stade I : décollement de la fovéa. On traite rarement à ce stade. Si on ne traite pas, environ 10% des trous maculaire évoluent.
Stade II : trou maculaire partiel. A ce stade, 70 à 90 % des trous maculaires progressent.
Stade III : trou maculaire de pleine épaisseur. La majeure partie de la vision centrale et détaillée peut être perdue. Sans traitement,la perte visuelle devient définitive.
Stade IV :trou maculaire de stade III associé à un décollement du vitré
La taille du trou (plus ou moins de 400microns) ainsi que l’ancienneté du trou sont également pris en compte.

•Symptômes :
Les symptômes sont modérés au début de l’évolution lorsque le trou maculaire est de petite taille.
En l’absence de traitement, le diamètre du trou maculaire va progressivement augmenter et entrainer un handicap fonctionnel pouvant devenir majeur avec une perte de la vision centrale rendant impossible toute lecture.
En revanche le champ visuel périphérique est conservé et le trou maculaire n’entraine pas de cécité de l’œil atteint.
Le trou maculaire est du au décollement postérieur du vitré.
Le vitré est un gel transparent qui remplit la cavité oculaire et qui adhère fortement à la rétine.
A partir de soixante ans environ, ce vitré se modifie et finit par se détacher de la surface de la rétine. Le plus souvent ce processus s’effectue sans encombre mais dans quelques cas, lors d’une adhérence trop forte, cette traction entraine la formation du trou maculaire.
•Diagnostic :
Le trou maculaire est visible le plus souvent dès l’examen du fond d’œil.
Une photographie couleur (rétinographie) est utile pour comparer les aspects pré et post opératoires.
Mais c’est la tomographie en cohérence optique (OCT) qui donne les renseignements les plus précis (diamètre du trou, épaisseur de la rétine, état du vitré…) et permet de parfaitement suivre l’évolution post opératoire.


•Traitement :
Il est chirurgical. Le but de la chirurgie est d’obtenir la fermeture du trou maculaire et donc une amélioration fonctionnelle, mais l’œil opéré ne pourra pas récupérer la totalité de ses capacités. Les cellules visuelles perdues lors de la constitution du trou ne pouvant pas se reconstituer.
L’intervention est réalisée habituellement sous anesthésie locorégionale.
Le corps vitré est retiré (vitrectomie) et une fine membrane est pelée à la surface de la rétine (limitante interne).
En fin d’intervention un gaz est injecté dans l’œil pour favoriser la réapplication des berges du trou.
Ce gaz se résorbe spontanément en 15 jours environ, il est remplacé progressivement par de l’humeur aqueuse sécrétée par l’œil.
Dans de rares cas complexes d’autres techniques peuvent êtres employées : tamponnement par huile de silicone, raccourcissement scléral, indentation postérieure.
https://youtu.be/NmPH_Cx3b6Y
LIEN VIDEO DE l’EVRS sur le trou maculaire
•Hospitalisation :
L’intervention a lieu sous anesthésie générale ou locale et peut parfaitement être réalisée en secteur ambulatoire. Les patients vivant seuls ou trop éloignés de la clinique chirurgicale pourront bénéficier d’une courte hospitalisation.

B : Aspect postopératoire
•Évolution post-opératoire :
Elle est habituellement indolore.
Une légère sensation de corps étranger peut être ressentie au cours des premiers jours.
Le patient doit garder une position face vers le sol (dite « position bulle »), 18 à 20 heures par jour pendant 5 à 15 jours selon les cas.
Le respect très strict de cette position est indispensable à la guérison.
Le traitement post opératoire se limite à l’instillation de collyres.
Les voyages en avion ou les séjours en montagne à plus de 1000 mètres d’altitude sont contre-indiqués tant qu’il persiste du gaz dans l’œil.
•Résultats fonctionnels :
La chirurgie permet d’obtenir une fermeture du trou maculaire dans plus de 95% des cas.
La vision s’améliore progressivement pendant plusieurs mois et la récupération finale dépend de la taille et de l’ancienneté du trou maculaire.
Chez les patients non encore opérés de la cataracte on peut constater la survenue d’une opacification du cristallin quelques mois après la vitrectomie.
Une intervention peut donc être nécessaire pour retrouver le bénéfice visuel obtenu après la chirurgie du trou maculaire.
•Complications :
Elles sont rares, mais peuvent exister comme après toute chirurgie.
– Le risque infectieux : il est de 2 pour 1000 environ. L’infection peut être traitée efficacement par une injection intraoculaire d’antibiotiques mais peut parfois entrainer une perte de la fonction visuelle sévère voire la perte de l’œil.
– Le décollement de rétine. Il apparait dans 1 cas sur 100 environ, le plus souvent dans les trois mois suivant la chirurgie. Il nécessite une nouvelle intervention chirurgicale.
– Elévation de la pression intraoculaire ou réaction inflammatoire excessive nécessitant une adaptation du traitement local, par collyres, ou général.
Conclusion : Les résultats de cette chirurgie sont bons dans la très grande majorité des cas avec une récupération fonctionnelle très satisfaisante. En cas de trou maculaire ancien et de grande taille le résultat peut être limité.

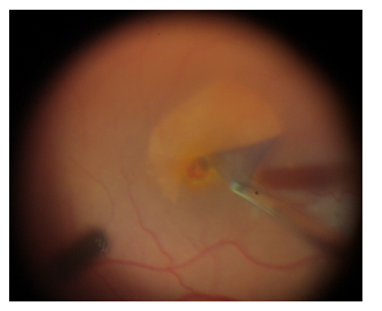
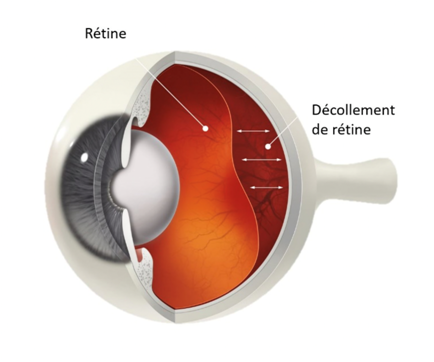
Le Décollement de Rétine
• Définition :
Clivage des couches rétiniennes, le plus souvent d’origine « rhegmatogène » : par forte traction d’une adhésion pathologique entre la rétine et le corps vitré, responsable de l’apparition d’une ou plusieurs déchirures qui vont entrainer le décollement progressif de la rétine.
Affection rare , son incidence est d’environ 1 cas sur 10.000 / an.
Deux pics d’âge de survenue : vers 30ans en cas de facteurs de risque (myopie ou post traumatique) et vers 60 ans lors du décollement postérieur du vitré.
• Facteurs de Risques :
– Myopie > -3D
– Age > 60 ans
– Après chirurgie de la cataracte compliquée
– Facteurs génétiques (Stickler, Marfan …) et hérédité
– Antécédent de décollement sur l’autre œil
– Post infectieux
– Rétinopathie diabétique sévère
– Post traumatique (sports de combat..).
•Symptômes :
Des signes précurseurs sont parfois ressentis :
-Apparition brutale
-Œil non douloureux
-Perceptions d’éclairs lumineux liés à des tractions sur la rétine.
-Visualisation de nombreux corps flottants (nuée de points sombres) qui traduisent la survenue d’une déchirure rétinienne.
–
Si la rétine est déjà décollée , alors elle ne fonctionne plus correctement. Cela se traduit par une amputation du champ visuel (zone sombre grisée) et une perte partielle de la vision qui aboutie à la cécité lorsque le décollement se complète et devient total.

•Diagnostic :
En cas d’apparition de ces symptômes un examen du fond d’œil doit impérativement être réalisé dans les meilleurs délais.
Celui-ci s’attachera à rechercher le statut du vitré, localiser les déchirures et définir le stade de décollement de rétine.
Un examen par OCT permettra de préciser le statut de la macula et donc le pronostic.
D’autant plus un décollement est ancien, d’autant plus la macula est probablement soulevée et moins bon sera son pronostic.


•Traitement :
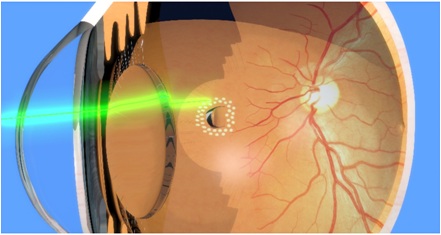
En cas de déchirures isolées, sans décollement de rétine associé. Un traitement par laser photocoagulant est réalisé en urgence. Il est réalisé au cabinet, ne dure que quelques minutes, et consiste à barrer les déhiscences rétiniennes afin de prévenir par la cicatrice induite, la pénétration de liquide sous la rétine et donc son soulèvement.
A la suite de ce laser les suites sont généralement simples. Il faudra néanmoins éviter durant une semaine : l’altitude, le port de charges lourdes, le sport intensif tête en bas ou en effort de poussée, le vol en avion. Un fond d’œil de contrôle devra être réalisé et en cas d’aggravation des symptômes il sera bon de retourner consulter.
La photocoagulation est très efficace et suffit dans de nombreux cas ou seules des déchirures existent.

En cas de déchirures associées à un décollement de rétine. Un traitement chirurgical doit être réalisé dans les meilleurs délais. Il est réalisé en établissement hospitalier, en ambulatoire ou avec courte durée d’hospitalisation, sous anesthésie locale ou générale.
L’intervention peut être réalisée par voie interne (vitrectomie) ou par voie externe (indentation sclérale). Les conditions spécifiques du décollement définiront le type de prise en charge.
L’objectif étant de refermer la déchirure et de réaliser une cicatrisation autour de celle-ci (par laser ou par cryothérapie) après avoir drainé le liquide sous rétinien.
Très souvent, une bulle de gaz est introduite dans l’œil en fin d’intervention pour réappliquer les trous ou les déchirures de la rétine pendant la durée de la cicatrisation.
Un positionnement de la tête doit alors être respecté pendant quelques jours en fonction de la localisation de la déhiscence.
Le gaz se résorbe progressivement en 2 semaines à 1 mois environ. Les voyages en avion sont contre-indiqués tant que persiste le gaz, ainsi que l’altitude au-delà de 800m.
L’amélioration visuelle est progressive en fonction de la disparition du gaz. Dans certains cas elle peut être longue de l’ordre de plusieurs mois avant récupération définitive. La correction optique peut également être modifiée.
En cas de décollement de rétine particulièrement grave, il est parfois nécessaire d’injecter de l’huile de silicone dans l’œil pour assurer la réapplication. Cette huile de silicone est le plus souvent retirée après quelques mois mais peut également être laissée à demeure selon les caractéristiques du décollement.


•Evolution postopératoire :
Dans une grande majorité des cas, une ré application de la rétine est obtenue. Le taux de succès de réapplication de la rétine est d’environ 85% sur la première intervention et de 95% en cas de chirurgies multiples.
La récupération de la vision ne peut être jugée avant plusieurs mois, elle dépend du type de décollement et de sa durée d’évolution.
Le traitement post opératoire consiste en l’instillation de collyres associés à un respect strict du positionnement.
L’activité professionnelle, le sport, et la conduite automobile sont déconseillés pendant une période de 15 à 20 jours.
Des récidives du décollement sont possibles. Elles nécessitent des opérations complémentaires.
Dans un petit nombre de cas, il n’est pas possible de recoller la rétine en raison de sa rigidité et de sa tendance à la rétraction.
Vidéo explicative sur le décollement de rétine (EVRS) :
https://www.youtube.com/watch?v=vjyE2q7U5To


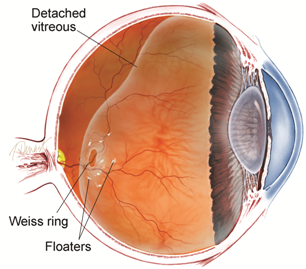
Les Corps Flottants
•De quoi s’agit-il ? :
•Couramment appelés ainsi, il s’agit en réalité de condensations du corps vitré qui se situent en avant de la rétine. Dans le jargon médical on parle de “myodésopsies”. Nous les apercevons d’avantage sur des fonds clairs ou fortement éclairés. Ils peuvent prendre l’aspect de “toile d’araignée”, “mouches”, “filament”.
En Anglais on parle couramment de « floaters »
• Ils surviennent classiquement lorsque le vitré se décolle de la rétine (en général après 50ans), plus tôt chez le myope, souvent lors de fortes chaleurs, ou après un traumatisme du globe oculaire mais peuvent également être le maître symptôme d’une maladie de la rétine (déchirure ou décollement de la rétine). En cas d’apparition récente consulter un ophtalmologiste dans les 48h afin de réaliser un fond d’œil et vérifier l’état de la rétine.
Voici la vidéo de l’EVRS (European VitreoRetinal Society) sur le décollement du vitré : https://www.youtube.com/watch?v=CFDbW6A3kh0

•Quelles sont les solutions ?
•“Il faut vivre avec, le temps aidera” :
pas d’intervention si ils sont de petites tailles et qu’ils ne représentent pas de gène, votre cerveau finira par les ignorer. Discutez en autour de vous, vous serez étonnés de la fréquence de cette affection.
•Les compléments alimentaires et l’hydratation abondante
Aucune preuve scientifique plausible de leur efficacité dans le temps.
•La vitréolyse au laser :
Séances rapides et indolores qui consistent à fragmenter les volumineux corps flottants en plus petits.
Parfois efficace d’emblée mais récidives fréquentes et séances à renouveler.
Les complications sont rares 1% (principalement déchirure ou décollement de rétine).


•La Vitrectomie :
– traitement chirurgical radical qui consiste à retirer le corps vitré (vitrectomie partielle ou totale selon le cas), les récidives sont rares, il est en général réalisé qu’une fois dans la vie.
– Réalisée en ambulatoire, sous anesthésie locale au bloc opératoire.
– Le geste de vitrectomie dure une vingtaine de minutes. Il n’y a pas de douleur postopératoire, seule une sensation de grains de sable et un rougeur de l’œil peuvent être constatées.
– Lors de l’ablation du pansement le lendemain de l’intervention, les corps flottants ont totalement disparus.
– Les complications sont rares 1% (principalement déchirure ou décollement de rétine) mais du fait du caractère invasif ce traitement n’est à réserver qu’en cas de volumineux corps flottants responsables d’un handicap (vision double, altération de la qualité visuelle, retentissement psychologique).
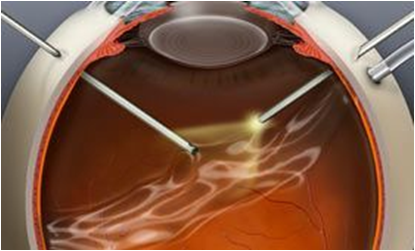

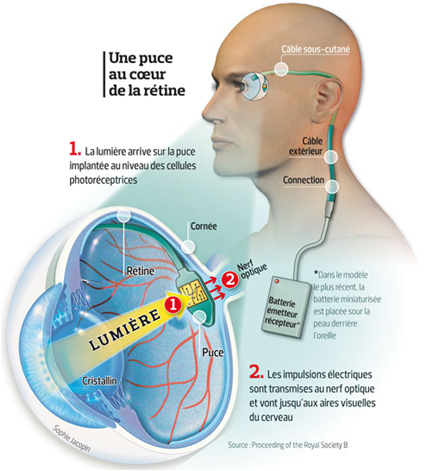
La Rétine Artificielle
Rendre la vue grâce à un implant se substituant aux photorécepteurs : un rêve apparu dans les années 2000, devenu progressivement réalité, mais encore peu performant et très couteux pour une large utilisation.
Même si de nombreux patients présentant une atrophie maculaire souhaitent être implantés, les dispositifs actuels ne sont pas encore en mesure de donner une vision satisfaisante à ces patients.
Son implantation reste actuellement réservée à la recherche, essentiellement chez les patients au stade de cécité, atteints de rétinopathie pigmentaire, ou de pathologie rétiniennes dégénératives rares.
Plusieurs dispositifs ont été développés, certains abandonnés, d’autres en cours d’amélioration.
Le système le plus célèbre fut l’ARGUS 2 développé par la société Second Sight, dont la commercialisation a cessé depuis peu. Néanmoins l’exploitation des données se poursuit sur les patients implantés.
Il s’agit de micro implants fixés à la surface de la rétine (épirétinien) ou dans le tissu rétinien (sous rétinien) lors d’une procédure chirurgicale par voie de vitrectomie.
Ils sont constitués de plusieurs électrodes qui traduisent le signal lumineux visuel en signal électrique, ensuite transmis au cerveau via le nerf optique. La résolution actuelle est encore faible, environ 150 pixels pour l’implant IRIS 2 (Pixium Vision).
L’indication phare : La rétinite pigmentaire (RP) touche environ 1,5 million de personnes dans le monde. Le nombre de personnes souffrant de RP a été assez constant au fil des ans, mais la maladie apparaît chez les patients à un âge assez jeune. La plupart des patients atteints de RP sont considérés comme légalement aveugles à l’âge de 40 ans. Seule une solution microélectronique pourrait remplacer les cellules défaillantes.
Nouvel acteur dans le marché de la rétine artificielle : la société NANO RETINA
Leur technologie 3D NEURAL INTERFACE consiste en un réseau dense de centaines de microélectrodes tridimensionnelles qui pénètre dans les couches rétiniennes saines qui ont initialement reçu le signal des photorécepteurs. La forme et la structure uniques des électrodes permettent une stimulation locale précise des cellules rétiniennes saines ciblées.
Les éléments photovoltaïques intégrés dans l’implant génèrent une tension de fonctionnement à partir de la lumière laser infrarouge, pour fournir toute la puissance requise. La lumière laser infrarouge est fournie par les lunettes Nano Retina.
Les lunettes sans fil et rechargeables fournissent de l’énergie à l’implant Nano Retina, communiquent avec l’implant et permettent au patient de régler avec précision différents paramètres d’éclairage en appuyant sur un bouton.
La procédure chirurgicale dure environ 1 heure sous anesthésie locale, l’implant est fixé à la surface de la rétine (épirétinien).



Les Injections Intravitréennes
Couramment appelés IVT, il s’agit d’administrer un traitement dans la cavité vitréenne. C’est de nos jours une voie d’administration très courante et un traitement redoutablement efficace dans de nombreuses pathologies essentiellement rétiniennes.
Réalisées sous anesthésie locale, le plus souvent au cabinet dans une salle dédiée, elles consistent à délivrer une infime quantité de à l’aide d’une fine aiguille 30ga.
Il existe deux grandes catégories de drogues injectées par voie intravitréennes :
Les antivegf : ranibizumab (Lucentis®), aflibercept (Eyelea®), brolucizumab (Beovu®), Avastin
Les corticoïdes : implant de dexamethasone (Ozurdex®), acétonide de fluocinolone (Iluvien®), bethametasone (Celestene®), triamcinolone retard (Kenacort®).
Les pathologies suivantes requièrent l’utilisation d’injections intravitréennes d’antivegf : DMLA exsudative, la vasculopathie polypoidale, télangiectasies maculaires, néovascularisation choroïdienne d’autre origine (myopie forte, inflammatoire, idiopathique…), occlusion veineuse rétinienne, rétinopathie et œdème maculaire diabétique.
Les pathologies suivantes requièrent l’utilisation d’injections intravitréennes de cortisone : occlusion veineuse rétinienne, inflammation vitréorétinienne (uvéite), rétinopathie et œdème maculaire diabétique.

Les injections d’eau ou d’air/gaz peuvent également être réalisées dans le cadre de pathologies vitréorétiniennes (traction vitréomaculaire, décollement de rétine…).
L’injection est réalisée en position allongée ou assise, le chirurgien respecte une asepsie rigoureuse par désinfection bétadinée, port de gants, utilisation d’un champ stérile.
Le geste est réalisé en quelques secondes le produit, n’est pas douloureux, une pression est néanmoins ressentie par le patient.
Après l’injection les symptômes suivant peuvent être rencontrés :
•Irritation , sensation de corps étranger
•Larmoiement
•Œil rouge (parfois hémorragie sous conjonctivale, impressionnante mais sans risque)
•Vision trouble qui s’améliore au cours des heures
Le traitement postopératoire par collyres doit être rigoureusement conduit.
Les risques de l’injection sont l’infection « endophtalmie » (1/10.000), l’hémorragie intravitréenne (1/2000), le décollement de rétine (1/5000).
Les symptômes devant faire évoquer une évolution défavorable :
Vision trouble, sans récupération au cours des premières heures
Douleur profonde irradiante avec migraine associée
Photophobie importante avec œil rouge et douloureux

On retiendra qu’en cas de baisse profonde de la vision, d’œil rouge ou douloureux, un avis spécialisé est requis en urgence.

